La comprensione ed il trattamento del dolore ha rappresentato, nel corso della storia, uno dei più grandi interrogativi della medicina. Dalle prime descrizioni di pratiche analgesiche rudimentali, come l’uso di erbe e sostanze naturali nelle culture antiche, fino all’epoca moderna che ha visto il consolidarsi di tecniche e farmaci sempre più specifici, il cammino della terapia del dolore è stato guidato da un obiettivo primario: fornire sollievo ai pazienti nel rispetto della sicurezza e della funzionalità.
Dal dolore “inesprimibile” all’approccio multimodale
In passato, la sofferenza cronica era talvolta accettata come una componente ineluttabile di alcune patologie, e non sempre veniva riconosciuta la necessità di un trattamento dedicato. Con l’avvento dell’anestesiologia moderna, si è assistito ad una rivoluzione concettuale: il dolore è stato progressivamente inquadrato come un segno clinico autonomo, meritevole di un approccio specifico.
Il successivo sviluppo di farmaci analgesici più potenti, tra cui gli oppioidi, e l’introduzione di nuove tecniche invasive, come i blocchi perineurali e l’analgesia epidurale, hanno segnato un ulteriore passo avanti. Allo stesso tempo, è diventato sempre più chiaro che la gestione del dolore non poteva limitarsi alla semplice soppressione sintomatica, ma doveva contemplare un modello biopsicosociale, riconoscendo la complessità del fenomeno doloroso. È in questo contesto che è nato il concetto di terapia multimodale, che combina farmaci, procedure, supporto psicologico, riabilitazione e, quando necessario, interventi chirurgici di tipo correttivo.
Terapie invasive e tecniche rigenerative
Negli ultimi decenni, il perfezionamento di approcci interventistici ha progressivamente rivoluzionato la gestione del dolore cronico. A partire dalla radiofrequenza tradizionale continua, applicata inizialmente con scopi neurolesivi, si è poi passati alla radiofrequenza pulsata, che esercita un’azione di neuromodulazione senza danneggiare in modo irreversibile i tessuti.
Parallelamente, si è assistito all’ascesa delle terapie rigenerative, come l’utilizzo di derivati piastrinici o di sieri autologhi arricchiti di citochine (Qrem Sarc), che puntano a controllare l’infiammazione ed a favorire la riparazione biologica dei tessuti. Queste metodiche, inserite in protocolli integrati, mirano a ridurre sia l’uso prolungato di farmaci (ed i conseguenti effetti collaterali), sia la necessità di interventi chirurgici più invasivi.
Il ruolo crescente della neuromodulazione.
La neuromodulazione, vista inizialmente come un capitolo assai specialistico, si è affermata grazie all’evoluzione tecnologica dei dispositivi ed alla comprensione dei meccanismi fisiopatologici del dolore. Dalle stimolazioni midollari (SCS) ai blocchi del ganglio dorsale (DRG), passando per l’infusione intratecale di analgesici, la ricerca si è concentrata sul controllo selettivo delle vie nocicettive. Nel contempo, si è approfondito il ruolo dei campi elettromagnetici nell’interferire con la cascata delle citochine proinfiammatorie e nel modulare l’eccitabilità neuronale.
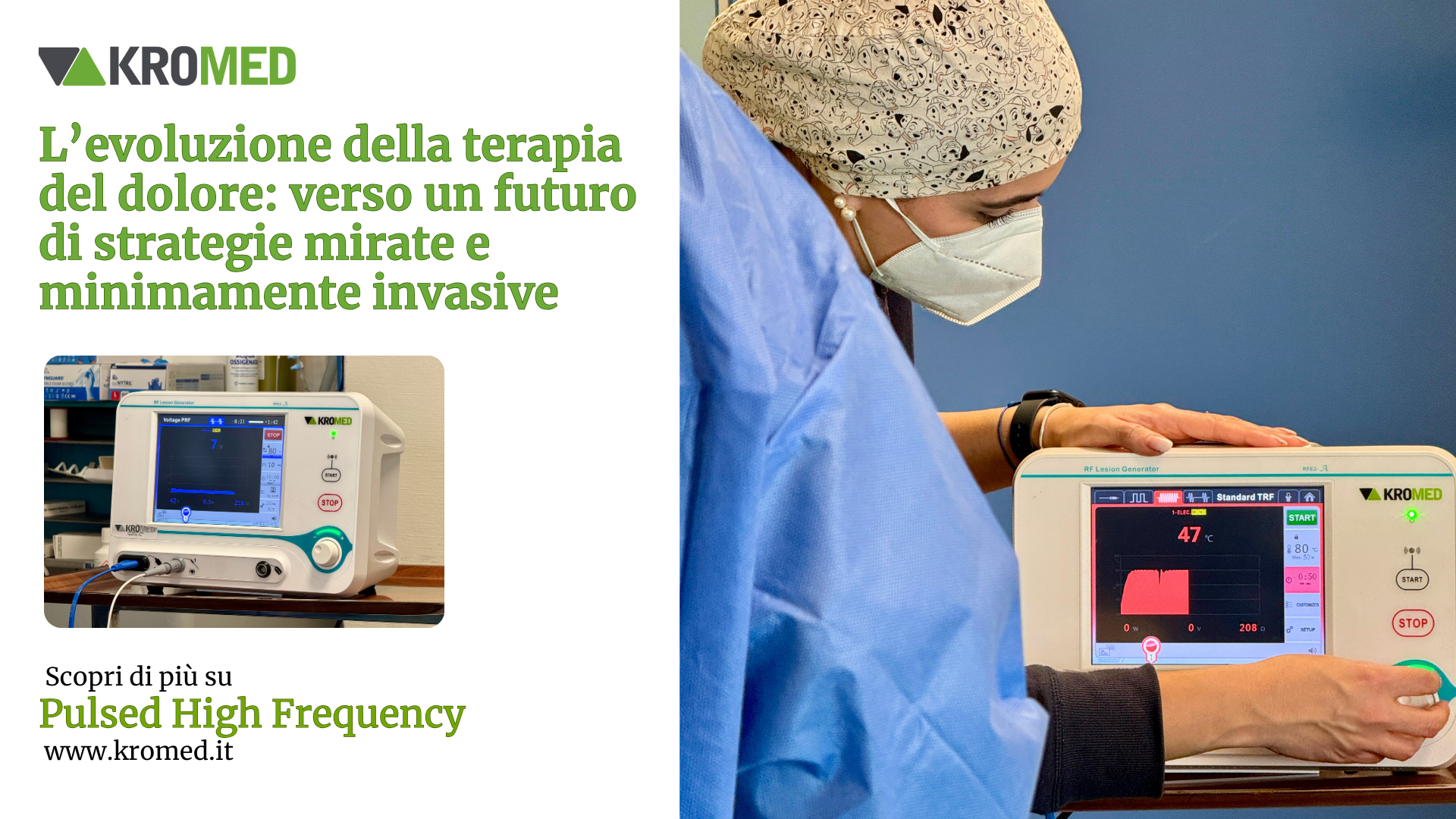
PHF: la nuova frontiera nella radiofrequenza pulsata
In quest’ottica di perfezionamento continuo, la neuromodulazione ad Alta Frequenza rappresenta uno dei traguardi più recenti e promettenti. Rispetto alla radiofrequenza pulsata “tradizionale”, la PHF si caratterizza per:
1. Maggior frequenza degli impulsi: gli intervalli di segnale nullo tra un impulso e l’altro sono ridotti, generando un campo elettrico più stabile.
2. Minore surriscaldamento dei tessuti: la durata degli impulsi rimane tale da permettere un rapido raffreddamento, riducendo così il rischio di lesioni termiche.
3. Azione più intensa sulla cascata infiammatoria: la tensione più elevata ed il campo elettrico costante consentono di agire in modo più efficace sul rilascio di citochine e sui meccanismi di sensibilizzazione centrale, con effetti antinfiammatori e antalgici potenziati.
La sicurezza termica, unita alla capacità di una neuromodulazione costante e più intensa, rende la PHF particolarmente indicata per il trattamento di condizioni dolorose croniche legate a patologie articolari (come l’osteoartrosi), sindromi radicolari e neuropatie periferiche, spesso difficili da gestire con le sole terapie mediche.
L’approccio contemporaneo alla terapia del dolore ha conosciuto un’evoluzione straordinaria, passando da strategie analgesiche a largo spettro a protocolli mirati, volti a minimizzare l’invasività e a massimizzare il recupero funzionale.
In questo scenario, la PHF si posiziona come una tecnologia in grado di superare i confini della radiofrequenza pulsata, avvicinandoci ad una neuromodulazione più mirata e ad una maggiore sinergia con le terapie rigenerative.
Compila il form per leggere lo studio clinico del dott. Michele de Luca:
https://www.kromed.it/innovative-technologies-in-the-treatment-of-osteoarthritis/

Per info ed approfondimenti: